Μεταβολική αλκάλωση συμβαίνει όταν το pH του αίματος γίνεται πιο βασικό από ό, τι θα έπρεπε, δηλαδή όταν είναι πάνω από 7, 45, το οποίο συμβαίνει σε καταστάσεις όπως εμετός, διουρητική χρήση ή υπερβολική κατανάλωση δισανθρακικών, για παράδειγμα.
Αυτή είναι μια σοβαρή αλλαγή καθώς μπορεί να προκαλέσει ανισορροπία άλλων ηλεκτρολυτών αίματος όπως το ασβέστιο και το κάλιο και να προκαλέσει συμπτώματα όπως αδυναμία, πονοκέφαλο, μυϊκές μεταβολές, επιληπτικές κρίσεις ή καρδιακή αρρυθμία.
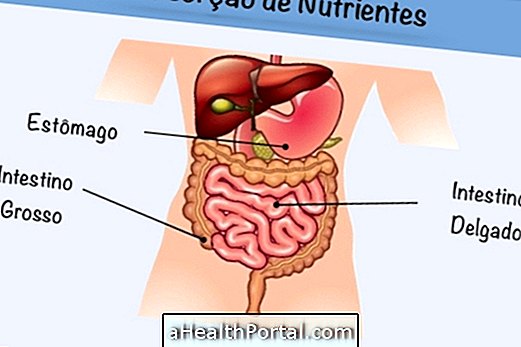
Είναι σημαντικό το σώμα να διατηρεί το pH του ισορροπημένο, το οποίο θα πρέπει να είναι μεταξύ 7, 35 και 7, 45, έτσι ώστε ο μεταβολισμός του σώματος να λειτουργεί σωστά. Μια άλλη ανησυχητική κατάσταση που μπορεί να προκύψει είναι όταν το pH είναι κάτω από 7.35, με μεταβολική οξέωση. Γνωρίστε τι είναι και τι προκαλεί μεταβολική οξέωση.

Ποιες είναι οι αιτίες
Η μεταβολική αλκάλωση συμβαίνει συνήθως με την απώλεια του ιόντος Η + στο αίμα ή με τη συσσώρευση διττανθρακικού νατρίου, γεγονός που καθιστά το σώμα πιο βασικό. Ορισμένες από τις βασικές καταστάσεις που προκαλούν αυτές τις αλλαγές είναι:
- Υπερβολικός έμετος, κατάσταση που προκαλεί απώλεια υδροχλωρικού οξέος από το στομάχι.
- Εξάψεις του στομάχου ή αναρρόφηση στο νοσοκομείο.
- Υπερβολική κατανάλωση φαρμάκων ή αλκαλικών τροφίμων με σόδα ψησίματος.
- Χρησιμοποιήστε διουρητικά φάρμακα όπως το Furosemide ή Hydrochlorothiazide.
- Έλλειψη καλίου και μαγνησίου στο αίμα.
- Υπερβολική χρήση καθαρτικών?
- Παρενέργειες ορισμένων αντιβιοτικών, όπως η πενικιλλίνη ή η καρβενικιλλίνη, για παράδειγμα;
- Νεφρικές νόσοι, όπως σύνδρομο Bartter ή σύνδρομο Gitelman.
Εκτός από τη μεταβολική αλκάλωση, ένας άλλος λόγος για το pH του αίματος ως βασικό pH είναι η αλκαλική αναπνοή, που προκαλείται από την έλλειψη διοξειδίου του άνθρακα (CO2) στο αίμα, προκαλώντας το να γίνει λιγότερο οξύ από το φυσιολογικό και εμφανίζεται καταστάσεις όπως η ταχεία και βαθιά αναπνοή. Μάθετε περισσότερα για το τι είναι, τα αίτια και τα συμπτώματα της αλκαλικής αναπνοής.
Κύρια συμπτώματα
Η μεταβολική αλκάλωση δεν προκαλεί πάντα συμπτώματα και στις περισσότερες περιπτώσεις τα συμπτώματα της ασθένειας που προκαλούν αλκάλωση. Εντούτοις, μπορεί επίσης να εμφανιστούν συμπτώματα όπως μυϊκοί σπασμοί, αδυναμία, κεφαλαλγία, σύγχυση, ζάλη και σπασμοί, που προκαλούνται κυρίως από αλλαγές στους ηλεκτρολύτες όπως το κάλιο, το ασβέστιο και το νάτριο.
Τι είναι η αποζημίωση;
Γενικά, όταν αλλάζει το pH του αίματος, το ίδιο το σώμα προσπαθεί να διορθώσει αυτή την κατάσταση ως τρόπο αποφυγής επιπλοκών.
Η αποζημίωση για μεταβολική αλκάλωση οφείλεται κυρίως στους πνεύμονες, οι οποίοι λαμβάνουν βραδύτερες αναπνοές για να διατηρήσουν περισσότερο διοξείδιο του άνθρακα (CO2) και να αυξήσουν την οξύτητα του αίματος.
Τα νεφρά προσπαθούν επίσης να αντισταθμίσουν τις αλλαγές στην απορρόφηση ή την απέκκριση των ουσιών στα ούρα, προσπαθώντας να εξαλείψουν περισσότερο διττανθρακικό άλας. Εντούτοις, άλλες κοινές αλλαγές στο αίμα ή στα νεφρά, όπως η αφυδάτωση ή η απώλεια του καλίου μπορεί να συμβεί, για παράδειγμα, ιδιαίτερα σε σοβαρά ασθενείς, γεγονός που δυσκολεύει τον οργανισμό να διορθώσει αυτές τις αλλαγές.

Πώς να επιβεβαιώσετε
Η διάγνωση της μεταβολικής αλκάλωσης πραγματοποιείται μέσω δοκιμών που μετρά το pH του αίματος και είναι επίσης σημαντικό να αξιολογηθεί ο τρόπος με τον οποίο τα επίπεδα διττανθρακικού, διοξειδίου του άνθρακα και ορισμένων ηλεκτρολυτών στο αίμα.
Ο γιατρός θα εκτελέσει επίσης την κλινική αξιολόγηση για να προσπαθήσει να εντοπίσει την αιτία. Επιπλέον, η δόση του χλωρίου και του καλίου στα ούρα μπορεί να βοηθήσει στην αποσαφήνιση της παρουσίας νεφρικών μεταβολών στο διήθημα ηλεκτρολυτών.
Πώς γίνεται η θεραπεία;
Για την αντιμετώπιση της μεταβολικής αλκάλωσης, αρχικά, είναι απαραίτητο να αντιμετωπιστεί η αιτία της, είτε πρόκειται για γαστρεντερίτιδα είτε για χρήση ορισμένων φαρμάκων, για παράδειγμα. Σε ορισμένες περιπτώσεις, απαιτείται ενυδάτωση των φλεβών με αλατούχο διάλυμα.
Το ακεταζολαμίδιο είναι ένα φάρμακο που μπορεί να χρησιμοποιηθεί για να βοηθήσει στην αποβολή των δισανθρακικών από τα ούρα σε πιο ανησυχητικές περιπτώσεις. Ωστόσο, σε πολύ σοβαρές περιπτώσεις μπορεί να χρειαστεί η χορήγηση οξέων απευθείας στη φλέβα ή διήθηση αίματος μέσω αιμοκάθαρσης.